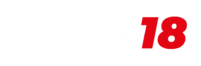#BrigadeInside — Il y a cinq ans, une vague d’attentats simultanés s’abattait autour du Stade de France et sur les Xe et XIe arrondissement de Paris et cela, quelques mois après Charlie Hebdo et l’Hyper Casher. Bien que la capitale ait souvent été prise pour cible par les terroristes, le Bureau de médecine d’urgence (BMU) de la BSPP a compris la nécessité d’étudier les répercussions que pouvaient avoir de telles interventions sur la santé de ses sapeurs-pompiers.

Depuis les années 60, Paris est la cible d’attentats récurrents. Des interventions violentes, avec des victimes d’explosions polycriblées ou polytraumatisées. À l’époque, la prise en compte du retentissement psychologique ne faisait pas partie des priorités du commandement. Le mythe du sapeur-pompier de Paris invulnérable était encore tenace et s’autoriser à dévoiler sa souffrance n’allait pas de soi. Le chant de section « Paris nous voilà » est d’ailleurs assez éloquent à ce sujet : « Il faut savoir se relever, discret, panser en silence ses plaies. »

Créée en 2004, la section médico-psychologique va progressivement mettre en place des dispositifs de soutien à destination des sapeurs-pompiers de Paris. La vague des attentats de 2015 fait partie de ces évènements d’exception qui confirment l’absolue nécessité de prendre en compte le retentissement psychologique des intervenants. La volonté du commandement est claire : la probabilité qu’un certain nombre d’entre eux fasse l’expérience de difficultés, transitoires ou durables, justifie une organisation particulière des dispositifs de prévention et de soins. La totalité des 842 sapeurs-pompiers de Paris ayant travaillé sur les attentats du 13 novembre 2015 va donc être reçue par les psychologues de la section médico-psychologique de la BSPP, renforcés par les psychologues et psychiatres du service de santé des armées (SSA) et de la Marine.
Sidération et conduites automatiques
Bien que tous n’aient pas été profondément perturbés par ces attaques terroristes, la décision de systématiser la mesure à tous les intervenants — du sapeur nouvellement incorporé au général commandant la BSPP — permet d’éviter la stigmatisation de ceux qui auraient souhaité faire part de leurs difficultés ou de leurs ressentis pénibles, mais redoutaient d’être perçus comme « faibles ». Pour les sapeurs-pompiers de Paris, ces entretiens systématiques représentent « une opportunité de pouvoir confier à un professionnel de santé son vécu des évènements, sans crainte d’être jugé, nous confie le psychologue hors classe Matthieu Petitclerc. Les échanges étaient parfois empreints beaucoup d’émotion, notamment lorsque certains évoquaient un sentiment d’impuissance à sauver le plus grand nombre de vies, ce qui contraste avec l’idéal du métier ». Pour les professionnels de santé chargés du suivi, ces entretiens sont également l’occasion d’apprécier le degré d’exposition à un risque psychologique en repérant les éventuelles réactions inhabituelles (stress dépassé, état de stress aigu, etc.). « Nous avons ainsi pu leur expliquer comment certains comportements, comme la sidération ou les conduites automatiques, ne sont en aucun cas des marques de faiblesse et témoignent avant tout de la violence, voire du potentiel traumatique de l’évènement », précise le psychologue.

Cinq ans après, la médiatisation faite autour des procès des attentats de janvier 2015 réactualise, chez un certain nombre de pompiers, le traumatisme initial. Cela peut être aussi le cas lors d’interventions « sensibles » rencontrées dans le cadre professionnel ou à l’occasion d’événements de vie qui viennent fragiliser le sapeur-pompier de Paris (un deuil, une rupture, etc.). « La réactivation de troubles, qui survient quelquefois au moment du départ de l’Institution, démontre l’importance du soutien du collectif pour faire face aux évènements les plus difficiles et à leurs conséquences sur le plan psychologique » ajoute Matthieu Petitclerc. Chez certains sapeurs-pompiers, un temps de latence a parfois été nécessaire avant de pouvoir évoquer de nouveau ces attaques terroristes d’une rare violence. Le psychologue hors classe Petitclerc le rappelle : « il n’est jamais trop tard pour se saisir d’un soutien médico-psychologique, en particulier si des réactions caractéristiques d’un trouble de stress post-traumatique (TSPT) perdurent ou surviennent de façon différée ».
POUR EN SAVOIR PLUS…
Sur feu, les ELD profitent d’une exceptionnelle souplesse d’emploi. La limite des 25 minutes de temps d’engagement ne s’appliquant pas, une équipe ELD peut poursuivre ses engagements aussi longtemps que le permettent les bouteilles d’air : soit une heure en moyenne.
Les équipes n’utilisent pas non plus de ligne-guide et peuvent donc dépasser les 50 m de distance. On ne parle plus de reconnaissances mais bien d’exploration.
Particulièrement variées, les missions réalisables par les ELD constituent un véritable atout pour le COS : exploration, extraction, extinction, effraction ou encore appui (sécuriser, guider, baliser, éclairer, etc.).
À LIRE AUSSI…
GRAND FORMAT : Les avancées de la médecine d’urgence à la BSPP. En avant, marche !
VSAV : Comment le sapeur-pompier réagit face à la souffrance psychique ?