Les rencontres d’ALLO DIX-HUIT — Arrivé l’été dernier, le professeur Stéphane Travers occupe désormais la fonction de médecin-chef de la Brigade. ALLO DIX-HUIT est allé à sa rencontre.
Professeur, pouvez-vous retracer votre parcours professionnel ?
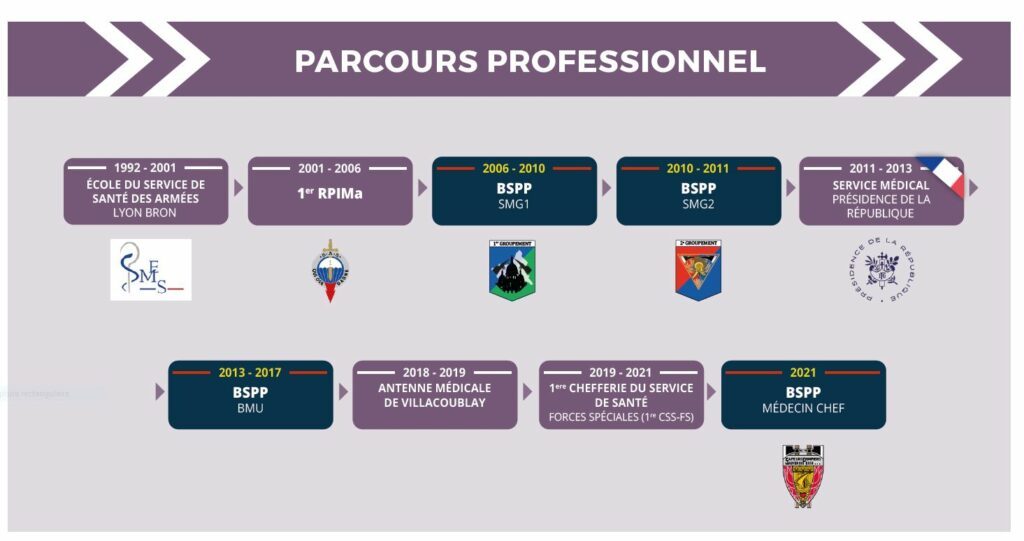
J’ai 47 ans. Je suis marié, père de trois enfants et je suis médecin du service de santé des armées (SSA). Aussi loin que je me souvienne, ma vocation de médecin et mon souhait de rejoindre le SSA ont toujours été liés à l’idée de servir un jour à la BSPP. Parisien d’origine, j’ai rejoint en 1992 l’école du service de santé des armées et la faculté de médecine de Lyon-Sud. Tout en me spécialisant en médecine d’urgence, j’ai entamé ensuite un parcours mixte associant soutien des forces et affectations à la BSPP. J’ai notamment eu la chance de pouvoir servir au 1er régiment de parachutistes d’infanterie de marine (1er RPIMa), au service médical de la présidence de la République ou plus récemment au sein de l’antenne médicale de Villacoublay puis à la 1re chefferie du service de santé pour les forces spéciales. Ces années incluent la participation à de nombreuses opérations extérieures et de très belles aventures humaines. En alternance, j’ai pu être affecté à trois reprises à la BSPP : en 2006 comme médecin-adjoint au premier groupement d’incendie et de secours, puis médecin-chef du deuxième groupement, en 2013 au sein de la section plans de secours-NRBC du bureau de médecine d’urgence (BMU) puis depuis le 1er septembre 2021 comme médecin-chef. Sur le plan universitaire, je suis par ailleurs professeur agrégé en médecine d’urgence et participe à ce titre aux enseignements et travaux de recherche menés par le service de santé des armées.
Comment appréhendez-vous cette nouvelle affectation ?
Avec un triple enthousiasme ! Premièrement parce que les missions de la BSPP comptent parmi les plus passionnantes qui soient. Elles ont du sens et sont utiles. Notre institution est par ailleurs, et depuis longtemps, un creuset de la médecine d’urgence pré-hospitalière et un lieu de jonction civilo-militaire entre médecine d’urgence et médecine opérationnelle. L’enrichissement mutuel est palpable au quotidien comme en situation de crise. Mon enthousiasme tient aussi à la qualité des hommes et des femmes de la BSPP en général et au sein de la division santé. Enfin, les prochaines années s’annoncent passionnantes, notamment par les perspectives qu’offrent l’arrivée de nouveaux outils tels eFiBi, Nexis ou encore les grands projets comme le Grand Paris ou la préparation des JO 2024.
Mais au-delà de cela, j’appréhende surtout ce poste avec beaucoup d’humilité. J’hérite d’une division magnifique, pleine d’histoire, de ressources et de projets. Ces derniers mois ont été particulièrement éprouvants pour tous. Les personnels ont été présents pour chaque étape de la crise sanitaire et sont actuellement encore sur-sollicités. Je mesure les attentes et les enjeux à venir…
Quelles vont être les grandes lignes de votre nouveau poste pour l’année à venir ?
Je vais, en premier lieu, poursuivre et mener à bien les trois missions de la division santé : soutenir, soigner et conseiller au mieux les hommes et femmes des groupements et services, tout en participant à l’excellence opérationnelle de la Brigade, au quotidien comme en situation de crise.
“Ces derniers mois ont été particulièrement éprouvants pour tous”
Avec des objectifs particuliers ?
Deux en effet. Le premier fait partie de notre ADN : améliorer toujours et encore la qualité du service rendu aux victimes et aux patients. Une des richesses de la Brigade est de pouvoir agir sur l’ensemble des maillons de la chaîne pré-hospitalière : de la prise d’appel à l’admission hospitalière, du secourisme aux ambulances de réanimation et de la formation au RETEX en passant par la préparation opérationnelle, la recherche scientifique et la démarche qualité. L’effort sur chaque maillon et sur leurs interactions a permis, par exemple, de doubler, en quinze ans, la survie sans séquelle des arrêts cardiaques. Nous pouvons faire encore mieux.
Mon deuxième objectif est la prise en compte du facteur humain à tous les niveaux. Dans nos relations avec les patients et les victimes bien sûr, car l’éthique et la déontologie sont au cœur de la mission, mais également en interne au sein de notre institution. Nos missions sont en effet de plus en plus complexes et les personnels de la Brigade sur-sollicités, tant sur le plan physique que psychologique. Ces objectifs se rejoignent, car travailler sur le facteur humain est aussi un des principaux leviers pour améliorer la performance.
Quelles innovations allez-vous mettre en avant ?
Les capacités de la Brigade dans le domaine du secours à victimes évoluent continuellement. Les VSAV et engins-pompes sont de mieux en mieux équipés pour stopper les hémorragies, réanimer les arrêts cardiaques et, depuis quelques années, transmettre des électrocardiogrammes. D’autres projets sont en cours. Les véhicules légers infirmiers offrent un nouveau niveau de soin sur le secteur BSPP et la médicalisation pré-hospitalière progresse continuellement. Quelques années après l’arrivée de l’échographie ou de la biologie embarquée, le développement de capacités transfusionnelles fait l’objet des études PLYO puis Faisang sur ambulances de réanimation.
Et au-delà de la technique ?
Les marges de progrès sont en effet le plus souvent organisationnelles. Les mises en service d’eFiBi, de Nexsis, du réseau radio du futur sont des opportunités pour améliorer encore nos procédures et la qualité du service rendu. Mais aussi une réponse plus rapide et plus discriminante au centre opérationnel, une transmission des bilans plus simple et une orientation plus fluide à la coordination médicale. Nous devons tendre vers une meilleure coordination avec les SAMU et les hôpitaux. Enfin avoir la capacité de mieux comprendre, analyser et adapter nos réponses opérationnelles. Dans quelques années, ces outils et le développement de l’intelligence artificielle permettront d’améliorer encore la fiabilité de nos réponses, mais je suis persuadé que l’humain restera toujours au cœur de la décision.
Selon vous, comment doit évoluer la médecine d’urgence en milieu urbain ?
Il convient de préciser, avant de répondre à cette question, que l’objectif de la médecine d’urgence ne doit pas changer : apporter à chaque patient en détresse une réponse optimale et personnalisée, quelle que soit sa situation, son origine ou son niveau social. En revanche, le contexte évolue, notamment sur le plan sociétal et environnemental. L’augmentation continue de la sollicitation opérationnelle et les difficultés que rencontrent nos partenaires, à l’hôpital ou en médecine libérale, sont des préoccupations majeures et de vraies sources d’inquiétude. Si l’intervention de la BSPP est l’option la plus pertinente pour certaines blessures ou pathologies urgentes et en cas de détresse vitale notamment, il existe de nombreuses situations pour lesquelles d’autres acteurs offrent une réponse plus adaptée (permanence des soins, médecine ambulatoire, services sociaux, transports hospitaliers programmés et moins urgents…). L’enjeu est de discriminer dès l’appel pour orienter le requérant dans la bonne filière en lien avec nos différents partenaires.
Certaines filières sont-elles amenées à se développer ?
Nous avons pu travailler ces dernières années sur les filières cardiologiques, neuro-vasculaires ou traumatologiques. D’autres doivent encore être améliorées pour mieux répondre aux détresses psychologiques, médico-sociales ou encore gériatriques… Je crois aussi beaucoup dans l’innovation. Nous avons déjà évoqué l’électrocardiogramme télétransmis qui permet de mieux orienter certains patients, mais nous allons aussi favoriser la coordination interservices avec nos partenaires que sont les hôpitaux, les SAMU et la police, parce que c’est collectivement et ensemble que l’on pourra augmenter la qualité du service rendu, malgré les difficultés rencontrées.
“Une des richesses de la Brigade est de pouvoir agir sur l’ensemble des maillons de la chaîne pré-hospitalière”
Que peut-on encore améliorer dans le bien-être des soldats du feu, en termes opérationnel comme dans leur vie de tous les jours ?
Encore un sujet majeur… Pour ce qui est du domaine propre de la division santé, il est évident que la qualité du soutien est primordiale, notamment dans le cadre de la médecine du sport, par exemple. Tant pour prévenir les pathologies que pour suivre, accompagner et soigner au mieux les personnels malades ou blessés.
Comme pour toute unité très fortement exposée et sollicitée, le suivi médico-psychologique est aussi une préoccupation majeure pour le commandement et le service de santé. Plusieurs sujets d’importance ont, par ailleurs, été abordés ces dernières années tels que la fatigue, le sommeil, la qualité de vie en centre de secours mais aussi l’amélioration des modalités de retour d’expérience. Efficience, exigence, bienveillance et qualité de vie des personnels sont pour moi indissociables.
Nous ne sommes peut-être pas sortis de la crise sanitaire. Quelles leçons avez-vous tiré de cette situation jusqu’à présent ?
Comme toute crise, cette pandémie a mis en tension nos organisations et nous incite à prendre en compte certains enseignements. Une leçon de modestie tout d’abord, car au XXIe siècle et malgré des décennies de préparation à cette éventualité, un virus peut se répandre sur la planète, bouleverser et parfois paralyser nos organisations. Ces derniers mois ont également été l’occasion de redire ce que sont la science et la démarche scientifique. Rester unis, prendre en compte avec lucidité ce que l’on sait et ce que l’on ne sait pas, accepter le doute et agir malgré l’incertitude puis réévaluer nos choix avec méthode pour s’adapter en continu sont des leçons universelles en temps de crise. Ayant par ailleurs été à l’extérieur de l’institution lors des premières vagues, je peux témoigner que le système BSPP a cette fois encore remarquablement fonctionné pour faire face, s’adapter et innover en pleine crise. J’y vois un lien avec les valeurs d’altruisme, d’efficience et de discrétion portées par chaque pompier de Paris, mais également avec les atouts qu’offre un modèle intégré incluant sous un même commandement les opérations, la santé et la logistique. Malgré de nombreuses difficultés, la protection immédiate de l’ensemble des personnels, l’adaptation continue des procédures, la montée en puissance rapide de la vaccination ou le développement sur AR de nouvelles modalités de soins et, notamment d’oxygénation, sont des formidables succès. Certaines adaptations de nos organisations survivront par ailleurs à la crise et il va être intéressant de redéfinir la future place des visioconférences ou de la télémédecine par exemple.
Photo : SGT Nicholas Bady