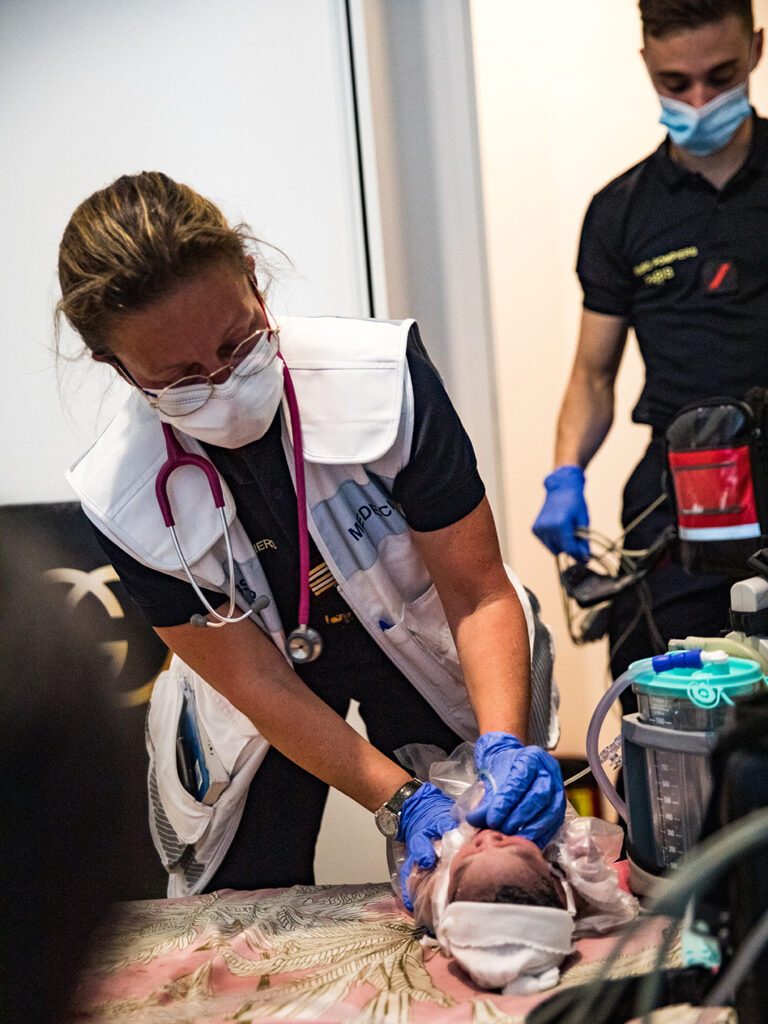
Secours à victime — Un accouchement imminent (AI) est défini par une naissance non programmée en dehors d’une maternité, d’une structure hospitalière ou d’un établissement de santé. Il survient par conséquent n’importe où et n’importe quand. Mais, heureusement, l’Institut national de la statistique et des études économiques (Insee) rapporte un taux d’AI de moins de 1% en France (1) .
Les difficultés sur le terrain conduisent les services de secours préhospitaliers (pompiers, SAMU[1]) à être très préparés pour diminuer les risques avant, pendant et après l’accouchement. D’une part, les difficultés sont dues à une prise en charge simultanée du couple mère-enfant. D’autre part, l’environnement de prise en charge est différent de celui de l’hospitalier.
L’accouchement est un évènement naturel pour la femme enceinte. Les complications sont rares. L’ensemble des équipes de soins extra-hospitaliers (SDIS[2], BSPP[3], SAMU) et hospitaliers (maternités) travaillent conjointement pour assurer une prise en charge optimale des femmes en cours de travail ou venant d’accoucher.
Les secouristes professionnels confrontés à la prise en charge d’un AI : le pragmatisme des premiers intervenants
La prise en charge de l’AI est une des missions des secouristes affectés à la BSPP car ils arrivent le plus souvent avant l’équipe médicale.
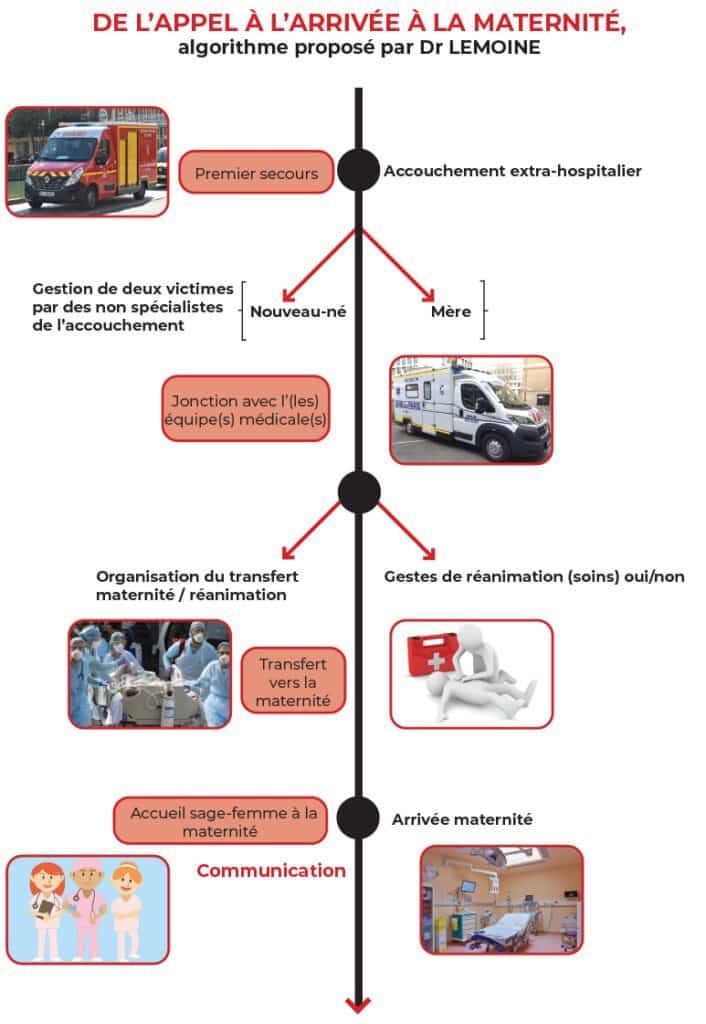
Lorsqu’un requérant appelle le 18, 15, 112 — pour lui ou pour un tiers — en cas de perte des eaux, de contractions utérines persistantes, de sensation de « descente » du bébé, les premiers secours sont envoyés sur les lieux. La formation des chefs d’agrès permet aux secouristes professionnels de faire face à l’AI en attendant le renfort médicalisé.
Les protocoles de soins du référentiel de formation (dénommé BSP 200.2) sont directement issus des recommandations internationales. Le règlement opérationnel permet aux premiers secours d’identifier l’imminence de l’accouchement. Des gestes techniques sont également anticipés. Ainsi, trois zones de travail sont préparées pour l’AI : une zone de prise en charge pour l’accouchement de la mère, une zone pour l’accueil du nouveau-né et une zone de réanimation éventuelle du nouveau-né. Des renforts médicaux pédiatriques sont également anticipés en présence de situations imprévues (accouchement de jumeaux, présentation anormale du bébé, prématurité).
En 2022, plus de 300 AI ont été réalisés par la BSPP. Ce chiffre représente 4 % des motifs d’appels pour « parturiente ».
Les complications possibles lors d’un AI
L’accouchement normal.
Il est défini par la Haute autorité de santé — HAS comme une naissance spontanée, tête en bas, entre la 37e et 42e semaine de gestation[4].
L’accouchement avant le terme prévu.
Une naissance avant la fin du 8e mois de grossesse définit un nouveau-né prématuré. Ce nouveau-né nécessite des soins par des équipes spécialisées en pédiatrie.
Les complications au moment de l’accouchement.
Le circulaire du cordon ombilical. Le cordon ombilical peut s’enrouler autour du cou du bébé, de manière lâche ou serrée.
La procidence du cordon ombilical. Le cordon ombilical descend avant le bébé. Celui-ci le comprime, ce qui entraîne une diminution voire une interruption du flux sanguin vers le bébé. C’est une situation très grave.
La présentation du siège. Le bébé présente ses pieds ou ses fesses avant sa tête.
Les complications immédiates après l’accouchement.
La mère peut avoir des pertes sanguines importantes. Il s’agit d’une hémorragie.
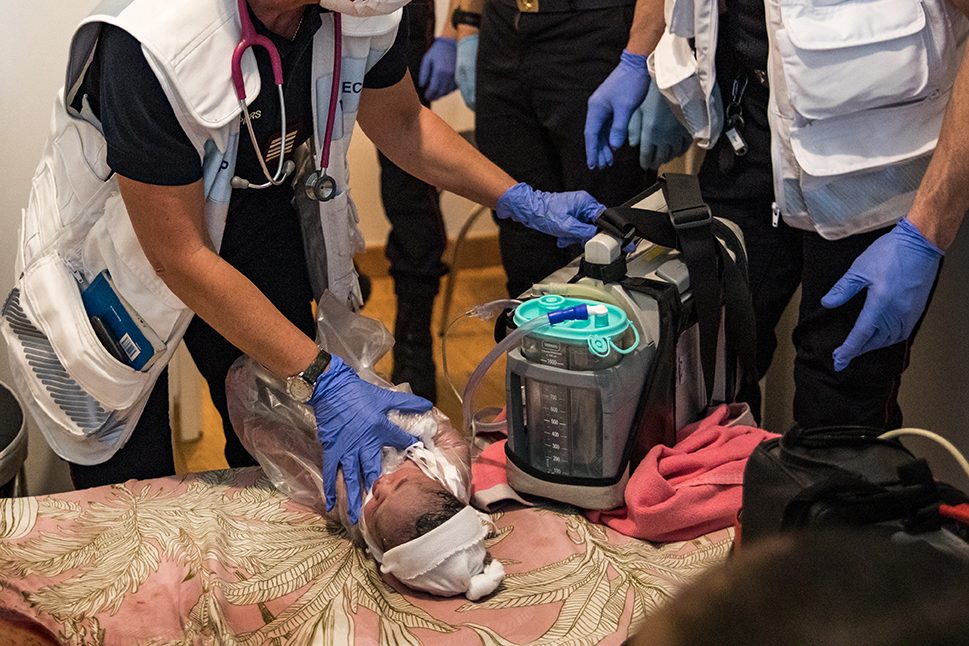
Le nouveau-né peut se refroidir ou présenter des difficultés pour respirer.
La formation des secouristes professionnels BSPP : une formation, adaptée à partir des recommandations européennes[5] et encadrée par des médecins
Un peu d’histoire. Voici l’évolution au cours du temps des dispositifs médicaux à disposition des premiers secours pour la prise en charge d’un nouveau-né à la naissance.
2006 : dotation d’un kit stérile d’accouchement (une paire de ciseaux, deux clamps de Barr) et d’un bonnet en jersey pour prévenir l’hypothermie néonatale (éviter la perte de chaleur par la tête du bébé mouillé par le liquide amniotique).
2007 : mise en place d’un sac en polyéthylène pour lutter contre l’hypothermie du nouveau-né.
2011 : mise à jour du BSP 200.2 avec des schémas explicatifs.
2018 : monitoring de la fréquence cardiaque dans les situations de détresse vitale et mise en place du harnais pédiatrique de transport (arrêté du 12 décembre 2017 fixant les caractéristiques et les installations matérielles exigées pour les véhicules affectés aux transports) [6]. Aujourd’hui, tout pompier prétendant à devenir chef d’agrès doit réaliser une formation approfondie théorique et pratique, lors d’un stage de 5 semaines dénommé PECCH (Peloton des élèves caporaux-chefs). L’encadrement est réalisé par des médecins urgentistes, des infirmiers diplômés d’État et des formateurs spécialisés en secourisme. Lors de cette formation, ils apprennent à réaliser un accouchement, à anticiper les complications, et à faire face aux éventuelles complications. En cas de situation non vue en formation ou de complications, le médecin de la coordination médicale peut guider, par téléphone , le chef d’agrès en attendant l’arrivée du renfort médicalisé.
La formation Chef d’agrès « accouchement » au PECCH
« Lors de leur formation, les futurs chefs d’agrès bénéficient d’une formation théorique et pratique sur les accouchements, explique par le Dr LEBRUN, (médecin urgentiste de la BSPP depuis cinq ans, formatrice au PECCH). Répartis en petits groupes avec un binôme médecin — sous-officier formateur, tous les futurs chefs d’agrès passent en simulation. Ils manœuvrent en temps réel, le but étant de se rapprocher le plus possible de la réalité. Nous en profitons également pour travailler les situations particulières type circulaire du cordon et les manœuvres d’accouchement par le siège. Les chefs d’agrès pratiquent également tous la réanimation du nouveau-né en détresse à la naissance. »

Un retour d’expérience de Chef d’agrès
Sergent Lelong, 14 ans de service (pompier à la 5e compagnie, centre de secours de Champerret) :
« On se pose toujours beaucoup de questions lors d’un accouchement, parce que ce sont des interventions particulières. D’abord parce que c’est de la gynécologie et qu’il faut savoir rassurer les femmes, mais les gens nous font confiance, ensuite parce que nous prenons en charge techniquement des femmes qui ne sont pas malades.
Pour ces interventions, on se prépare en équipe sur le trajet en revoyant le rôle de chacun tant pour un accouchement normal que pour des complications comme un circulaire du cordon ou une réanimation du nouveau-né.
Notre formation permet de dédramatiser l’intervention, nous ne sommes pas médecin ni sage-femme, mais les gestes qui nous sont enseignés sont simples, clairs, efficaces et permettent de réaliser des accouchements hors milieu hospitalier. On peut rester en contact facilement avec la coordination médicale, avec un guidage à distance au moindre doute. »
[1] Service d’aide médicale urgente
[2] Service départemental d’incendie et de secours
[3] Brigade de sapeurs-pompiers de Paris
[4] https://www.has-sante.fr/jcms/c_2820336/fr/accouchement-normal-accompagnement-de-la-physiologie-et-interventions-medicales
[5] ERC, European Research Council
[6] Arrêté du 12 décembre 2017 fixant les caractéristiques et les installations matérielles exigées pour les véhicules affectés aux transports sanitaires terrestres — Légifrance (legifrance.gouv.fr)